2024年01月04日 11:52:13
作者:宋凤卿 点评专家:蒋龙元
主诉
男,71岁。溺水复苏后12小时余。
现病史
家属代诉患者今早饱食后进游泳池游泳,不久后身体浮于水面不动,家属立即呼叫现场工作人员及120,工作人员将其救出泳池,发现其神志不清、呼之不应,无呼吸、脉搏,无口吐白沫、抽搐,立即行胸外按压,家属行人工呼吸,救护车到达现场后患者仍神志不清,有动脉搏动,呼吸不规则,面色发绀,血氧饱和度60%,予球囊面罩接氧通气后血氧饱和度升至85%,立即转运回急诊抢救房,行气管插管术,插管过程中患者呕吐较多胃内容物,予负压充分吸引后接呼吸机辅助通气。中午12点患者神志转清,示意胸部疼痛,下午2点20自主呼吸呼吸较强,血压升至212/128mmHg,予暂停呼吸机辅助通气,患者无明显气促,同时予“亚宁定”控制血压,后血压逐渐降至141/80mmHg。下午出现发热,T 38.4℃,血常规示“WBC 9.72×109/L,NUET% 57.9%”,胸部CT提示双肺多发渗出、双肺下叶为重;右侧主支气管内异物,痰液?积水。给予“舒普深”抗感染。拟诊断为“1.溺水 心肺复苏后 2.吸入性肺炎”。起病以来,患者神志转清,精神可,禁食状态,大小便可。
既往史
否认高血压、糖尿病、冠心病病史,否认肝炎、结核等传染病史,否认有输血史,否认有外伤、手术史,否认过敏史,否认传染病史,否认预防接种史。
个人史
原籍出生长大,长期居留于广东,无疫水接触史。否认吸烟、酗酒史。无长期工业毒物、粉尘、放射性物质接触史。否认不洁性交史。否认新冠疫区及患者接触史。
婚育史
已婚已育,育有1子。家中无类似疾病成员,否认家族性遗传病和精神病史。
体格检查
T 38.1℃,P 84次/分,R 19次/分,BP 140/94mmHg。
发育正常,营养中等。神志清楚,气管插管内给氧(2L/min),精神状态一般。全身皮肤正常,无皮疹、皮下出血,无皮下结节、瘢痕。全身浅表淋巴结未触及肿大。双眼睑无水肿,双眼结膜无充血、水肿、苍白、黄染,双眼巩膜无黄染。两侧瞳孔等大、等圆,直径约为3mm,双侧瞳孔对光反射灵敏。口唇红润,胸骨中下段及左侧3~5肋肋骨有压痛,双肺呼吸音清晰,双下肺可闻及少量粗湿啰音。心率84次/分,心律齐,心音可,各瓣膜听诊区未闻及病理性杂音。腹部平坦,腹壁柔软,腹部无压痛、反跳痛及包块。肝颈回流征阴性,墨菲氏征阴性。肝、肾区无叩击痛,移动性浊音阴性。肠鸣音正常,4次/分。双下肢无水肿,四肢肌力、肌张力正常,双侧巴氏征阴性。
专科检查
神志清楚,气管插管内给氧(2L/min),胸骨中下段及左侧第3~5肋的肋骨有压痛,无明显骨擦感,双肺呼吸音清,双下肺可闻及少量粗湿啰音;心率84次/分,律齐,心音可,各瓣膜听诊区未闻及杂音。
辅助检查
血细胞分析:白细胞 9.72×109/L,血红蛋白 105g/L,血小板143×109/L,中性粒细胞百分比57.9%,淋巴细胞3.40×109/L。
生化:钾 3.06mmol/L,钠135.0mmol/L,氯 97.8mmol/L,钙 2.03mmol/L,二氧化碳结合力 19mmol/L,白蛋白 35g/L,乳酸脱氢酶346U/L。
肌钙蛋白T <40.000ng/L。
N-端脑钠肽前体:73.9 pg/ml。
血气全套:酸碱度 7.372,二氧化碳分压 5.42kPa,氧分压9.09kPa,实际碳酸氢根浓度 23.6mmol/L,钾离子 2.80mmol/L,乳酸浓度 2.0mmol/L,实际碱剩余 -1.6mmol/L。
胸部+头颅CT平扫示:① 双肺多发渗出、双肺下叶为重。②右侧主支气管内异物,痰液?积水?③ 心包少许积液。④主动脉硬化。⑤胸椎退行性变。⑥双肾低密度影,建议进一步检查。⑦头颅CT平扫颅内未见明确异常。
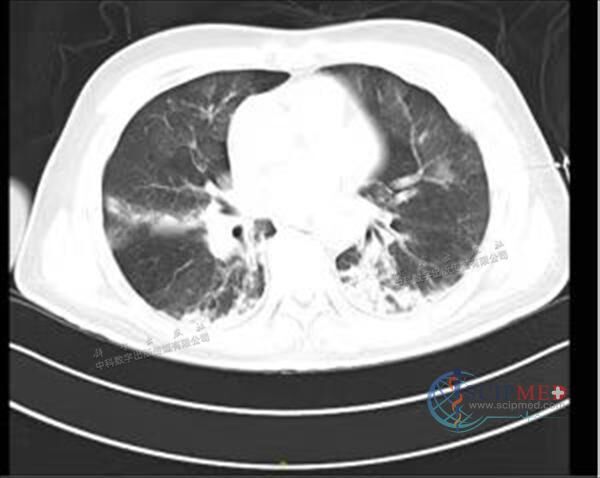
图1 胸部CT

图2 头颅CT
诊断
溺水 心肺复苏术后 吸入性肺炎
低钾血症
治疗经过
患者入院时带入气管插管,予气管导管内给氧,次日患者神志清楚,呼吸平稳,咳嗽反射正常,血气无二氧化碳潴留、缺氧表现,予拔除气管导管。患者入院后有发热,有咳嗽、咳痰,血象高,PCT增高,胸部CT提示双肺炎症,查血钾低,自觉胸壁疼痛,完善相关检查,予注射用头孢哌酮钠舒巴坦钠+奥硝唑抗感染、注射用甲泼尼龙琥珀酸钠抑制炎症反应、泮托拉唑护胃、盐酸氨溴索片促进排痰、雾化吸入、补钾、止痛等对症治疗。住院期间有饮水、进食呛咳,有一过性发热,肺部啰音增多,予改半流质膳食、加强拍背后退热,可自行排痰,肺部啰音减少,床边康复锻炼后可独自行走,予以出院。
预防及健康管理
注意休息、营养,避免着凉感冒,戒烟戒酒,控制血压血糖,定期体检。
相关理论
特殊情况下心脏骤停:某些特殊情况如淹溺、低温、电击和雷击、创伤、妊娠等发生的心跳、呼吸骤停有其自身的特点,心肺复苏应作适当调整。特殊情况下心脏骤停分类:
1. 淹溺(drowning)是呼吸道被液体介质淹没引起原发性呼吸功能障碍的过程,因此最重要的复苏措施是尽快恢复通气和氧供,缺氧时间长短决定了预后。
2. 低温(low temperature)在低温状态下发生心脏骤停,尤其是<30℃时,心脏对药物、起搏刺激和除颤反应明显下降,所以救治原则是积极复温的同时进行心肺复苏。
3. 电击(electric shock)和雷击(lightning strikes)造成的心脏骤停主要死因是电流直接作用于心肌导致室颤或者心室静止,这种情况下在判断现场无被电击危险的情况下要尽早除颤和心肺复苏。此外颌面部和前颈部烧伤者,尽早建立气管插管或气管切开建立高级气道。
4. 创伤(trauma)引起心脏骤停多为以下原因:①气道阻塞、严重开放性气胸和支气管损伤或者胸腹联合伤导致的缺氧;②心脏、主动脉或肺动脉等重要器官损伤;③严重颅脑损伤;④张力性气胸或心包填塞;⑤失血性休克;⑥严重的低体温。必须在心肺复苏的同时处理引起心脏骤停的病因。
5. 妊娠(pregnancy)引起心脏骤停常见原因:急性冠脉综合征、羊水栓塞、子痫和先兆子痫、肺栓塞、脑卒中、创伤、主动脉夹层和硫酸镁等药物过量。必须在心肺复苏同时处理病因,必要时急诊手术取出胎儿。
专家点评
心脏骤停是公共卫生和临床医学领域中最危急的情况之一,表现为心脏机械活动突然停止,患者对刺激无反应,无脉搏,无自主呼吸或濒死叹息样呼吸,若不能得到及时有效救治,常导致患者立即死亡,即心脏性猝死。当患者突然发生心跳、呼吸停止时,必须在4~8分钟内建立基础生命维持,从而保证人体重要脏器的基本血氧供应,直到建立高级生命维持或自身心跳、呼吸恢复为止。心跳停止4分钟内进行CPR-BLS,并于8分钟内进行进一步生命支持,则患者的生存率可达43%。
在特殊情况下,心肺复苏为某些特殊情况如淹溺、低温、电击和雷击、创伤、妊娠等发生的心跳、呼吸骤停,有其自身的特点,心肺复苏应作适当调整。本病例为溺水后心肺复苏成功案例,患者无留下心脏骤停后引起的相关脑功能、心肺功能、胃肠功能等后遗症,得益于在特殊情况下现场及时有效的相对应的心肺复苏措施。本病例淹溺患者并发吸入性肺炎,经过积极经验性抗感染、加强雾化祛痰、康复训练等治疗后,患者肺部感染明显改善,加上后续急诊以及ICU的高级生命维持,获得了良好的结局。
参考文献
[1] 沈洪,刘中民. 急诊与灾难医学[M]. 3版. 北京:人民卫生出版社,2018.
本文由中科医库提供,其他网络媒体转载,请注明出处!